
第12回在宅医療勉強
すぎなみ在宅診療所で第12回在宅医療勉強会が行われました。
今回の勉強会は、感染症と排便コントロールについて行いました。
今回も多くの方にご参加いただきありがとうございました。


在宅医療の症例検討(感染症と排便コントロール)
CASE1~解離性大動脈瘤術後・左大腿骨頸部骨折術後
元々夫と二人暮らしだったが、平成26年3月急性大動脈解離にて救急搬送され手術を受けました。入院中、認知症状出現しリハビリがうまく進まず、夫もうつ病を患っており自宅での生活は困難とされ、同年7月退院し有料老人施設に夫婦で入所されました。
入所当時は便秘気味でセンノシドを適宜内服していた為、毎朝牛乳を飲むようになりました。
8月半ばごろから日に1~3回の下痢を認めるようになりました。

連日大量の下痢便排出し、その後微熱あり。腹痛なし。嘔気なし。食欲低下なし。普通食を食べています。
差し入れ等のその他の食べ物は摂取していません。血液検査施行したが明らかな異常所見なし。
血便、腹痛等なく感染症の疑いはまずないと考えらました。
また、明らかな脱水所見もない為脱水による微熱も可能性は低いと思われました。

食事内容はヘルシーなものなので、影響は低いと思われますが、普通食米飯を全粥に変更。ビオフェルミン4錠/日内服開始。
熱発時のロキソニン頓用を継続。「お腹の調子が変」と訴え、朝牛乳を飲みたがります。食欲はあり、おやつも食べる。

乳糖不耐症を疑い、乳製品の摂取を中止したところ、徐々に腹部膨満感は消失し、下痢も治まりました。
CASE1~メモ
入所当時は便秘気味でセンノシドを適宜内服していた為、毎朝牛乳を飲むようになっていました。
普通食を食べています。血液検査施行したが明らかな異常所見なく血便、腹痛等なく感染症の疑いはまずないと考えらました。
また、明らかな脱水所見もない為脱水による微熱も可能性は低いと思われました。
食事内容はヘルシーでしたが普通食米飯を全粥に変更。ビオフェルミン4錠/日内服開始。熱発時のロキソニン頓用を継続します。
乳糖不耐症を疑い、乳製品の摂取を中止したところ、徐々に腹部膨満感は消失し、下痢も治まりました。
CASE2~大動脈瘤手術(H15)・前立腺がん(H21)
平成26年10月自宅で転倒し救急搬送されました。右肩・右大腿骨骨折と診断され保存的治療とリハビリを開始したが、認知症の進行による夜間不穏強く、12月退院となった。元々独居であり、長男宅近くの有料老人施設に入居され訪問診療開始となった。入居後訪問リハビリ開始し、特に問題なく生活していたが、翌年1月ごろから、1日3~5回粘液便・水様便を排泄するようになった。腹痛等自覚症状無く、本人からの訴えは無かった。

マグミット錠を内服していたので中止したが治まらず、ビオフェルミン錠内服開始した。2月、乳製品の摂取を禁止したが治まらず、腸蠕動抑制剤のロペミンカプセルの内服を開始した。3月、ロペミン内服開始で下痢は改善されたため、内服休止したところ、すぐに下痢が再発した。

3月末、退院時に開始された内服薬、向精神剤のリスパダールと抗がん剤のオダインを休薬した。休薬して1週間で下痢は治まり、ロペミン休止後も下痢の再発は認めなかった。4月、リスパダール・オダインとも内服を再開したところ、下痢の再発は認めず、原因は特定できず経過観察となった。

5月に入り、再び下痢症状が出現。前回と同じく1日に何度も粘液~水様便を排泄する。腹痛等の自覚症状なし。感染性腸炎は考えにくく、抗がん剤オダインの副作用がもっとも疑われた。前回もオダイン内服開始後1~2ヶ月で下痢症状が出現しており、今回も内服再開後1ヶ月あまりで再発した。
CASE2~メモ
1日3~5回粘液便・水様便を排泄するようになっていました。腹痛等自覚症状は無く、本人からの訴えはありませんでした。
腸蠕動抑制剤のロペミンカプセルの内服を開始しました。その後下痢は改善されたため、内服休止したところ、すぐに下痢が再発。
内服薬、向精神剤のリスパダールと抗がん剤のオダインを休薬。休薬し1週間で下痢は治まり、ロペミン休止後も下痢の再発は認めませんでした。またリスパダール・オダインとも内服を再開し、下痢の再発は認めず原因は特定できず経過観察となりました。
しかしその後再び下痢症状が出現。感染性腸炎は考えにくく、抗がん剤オダインの副作用がもっとも疑われました。
前回もオダイン内服開始後1~2ヶ月で下痢症状が出現しており、今回も内服再開後1ヶ月あまりで再発。
CASE3~脳梗塞・左片麻痺(H18)、胆嚢・胆管結石
平成25年5月発熱にて東京警察病院に入院となった。感染源は不明だが、左足壊疽により6月14日左下肢切断術施行され、その後も発熱継続するため血液培養施行、MRSA同定されてバンコマイシンによる治療を受けた。入院当初より口腔内出血が続くため6月24日抜歯され、7月20日には胃ろう設置された。その後全身状態の改善を待って8月28日退院。当日訪問診療開始。

栄養剤は滴下タイプから半固形タイプのメディプッシュケアに変更。口腔内には出血後の凝血塊を認めるため口腔ケア必要。訪問歯科を依頼して、口腔ケアの指導と嚥下チェックを併せてフォロー。経口摂取は全くできない状態で、排便コントロールはPEGからのマグミット500mg1日2回投与と、訪問看護師による浣腸。本人が浣腸を拒否するため、妻と看護師の2名体制で行っていた。

9月:栄養剤メディプッシュケアによると考えられる肝機能異常認め、PGソフトに変更し安定。10月:口腔内の凝血塊が消失し、経口摂取が開始された。栄養状態も改善傾向あり。排便コントロールはマグミット投与と適宜浣腸に加えラキソベロン液を1回5~6滴使用していた。

翌年1月:栄養剤はPGソフトを継続し肝機能は安定。経口摂取が徐々に増加し、本人の意欲も強くなった。栄養状態も改善傾向あり。ラキソベロン液を使用すると腹痛が生じるため中止したが、マグミット内服のみで、浣腸はほとんど使用せずコントロールできる。

3月:栄養剤はPGソフトを継続し肝機能は安定。1日3食ペースト食を経口摂取するようになり、精神状態も安定。それとともにPEGからの経管栄養も減量した。以後食事形態も、徐々に一般食に変更しており、ケーキや刺身も食すようになる。食事量が増えたことでマグミット内服は増量が必要になったが、現在3~6錠のみで、浣腸はほとんど使用せずコントロールできる。
CASE3~メモ
既往歴 脳梗塞・左片麻痺(H18)、胆嚢・胆管結石。左足壊疽により左下肢切断術施行され、その後発熱継続の為血液培養施行、MRSA同定されバンコマイシンによる治療を受けました。
入院当初より口腔内出血が続くため抜歯され、その後胃ろう設置された。その後全身状態の改善を待って退院となり当日訪問診療開始。
栄養剤は滴下タイプから半固形タイプのメディプッシュケアに変更。訪問歯科を依頼し、口腔ケアの指導と嚥下チェックを併せてフォロー。経口摂取は全くできない状態で、排便コントロールはPEGからのマグミット500mg1日2回投与と、訪問看護師による浣腸。ラキソベロン液を1回5~6滴使用。
栄養剤メディプッシュケアによると考えられる肝機能異常認め、PGソフトに変更し安定。その後口腔内の凝血塊が消失し、経口摂取が開始されました。排便コントロールはラキソベロン液も加える。
経口摂取が徐々に増加し、栄養状態も改善傾向。1日3食ペースト食を経口摂取するようになり、精神状態も安定。PEGからの経管栄養も減量した。
以後食事形態も、徐々に一般食に変更し、ケーキや刺身も食すようになる。食事量が増えた為マグミット内服増量が必要になったが、現在3~6錠のみで、浣腸はほとんど使用せずコントロールできます。
※乳糖不耐症・・・遺伝性(先天性)と二次性(後天性)があります。ミルクが主食の乳児期には乳糖分解酵素は十分に作られるが、成長するにしたがって次第に乳糖分解酵素活性が低下します。
日本人では大人の約40%で乳糖分解酵素活性が低い。ミルクを多く摂取する食習慣をもたなかった為で、大量の乳製品を摂取するとおなかの調子が悪くなります。
便秘等を解消したい時のおすすめの食品
| おすすめ食品 | 避けたい食品 | |
|---|---|---|
| 腸内の善玉菌を増やしたい時 | ヨーグルト、乳酸菌飲料、納豆、オリゴ糖、漬物、キムチ | |
| 便秘を解消したい時 | 食物繊維(玄米、イモ類、根菜類、海藻類、きのこ、豆コンニャク、野菜)、果物、適度な香辛料、ビタミンB群(玄米、豚肉、卵黄等)、ビタミンC | |
| 下痢の時 | おかゆ、味噌汁、うどん、白身魚、ささみ、繊維の少ない野菜 | 食物繊維の多い食品、香辛料の多い食品、甘いお菓子、脂肪の多い食品、コーヒー、アルコール |
| 腹部膨満感の時 | 腸内善玉菌を増やす食品:ヨーグルト、乳酸菌飲料、納豆、オリゴ糖、漬物、キムチ | 食物繊維の多い食品、タマネギ、ニンニク、肉類、脂肪の多い食品、炭酸飲料(ビール、コーラ、シャンパンなど)、牛乳、ガム、たばこ |
下痢になってしまったら
急性腸炎
- 発熱の有無(感染性下痢の場合、発熱の見られることが多い)
- 腹痛の有無(部位・性状・程度)
- 悪心、嘔吐の有無
- 便の性状(水様便・粘血便・血便・米のとぎ汁様)
- 下痢の頻度と発症よりの経過(食べ物との因果関係)
- 家族、仲間に同様の症状を訴えるものがいないか
慢性腸炎
- 過敏大腸症候群、膵癌、消化不良症候群、ストレス、アルコール過剰摂取など
吐き気・嘔吐がある
食あたり(食中毒)の場合には、吐き気・嘔吐を伴う症状もみられる。ただ重篤な症状でなければ、まずは下痢止め薬を服用して経過をみる。
便の症状
便の色はいつもと同じだが、液状またはペースト状態
日常的に起こりがちな冷え、ストレス、食あたり、水あたり、消化不良からくる下痢。市販の下痢止め薬を服用する。
便に血が混じっている
ほとんどが大腸の病気による出血で、若年者であれば大腸の炎症や潰瘍による疾患の可能性もある。痔が原因による出血も考えられる。
便が黒っぽい
上部消化管での出血があると、黒っぽいタール便になり、胃炎や胃潰瘍、十二指腸潰瘍、胃がんの可能性が考えられ医療機関での精査が必要となる。
便に粘液が混じっている
下痢の時は腸の粘膜が傷んでおり、粘液が混じることがよくあるので、食あたり、水あたり、消化不良・冷え・ストレスによる下痢と考えられる。
便が白い液状
米のとぎ汁状の下痢はコレラ特有の症状。また、乳幼児の場合はロタウイルスによるウイルス性腸炎を考える。
下痢の原因・その他
- 身体の冷え(冷房の低設定、気温の変化)
- 薬(抗生物質など)の服用
- 牛乳や乳製品の摂取
- 過敏性腸症候群(IBS)
便秘対策
便秘の定義
- 排便回数が週3回未満
- 硬便が排便時の25%以上(4回に1回以上は硬い便)
- 用指的排便(指や綿棒などを用いて強制的に排便させる行為)が25%以上
- 努責(排便時に強くいきむこと)、残便感、閉塞感がみられる頻度が25%以上
※機能性消化器疾患の国際的部会により定義されているRomeⅢ基準
日本内科学会 3日以上排便がない状態、または毎日排便があっても残便感がある状態
日本消化器病学会 排便が数日に1回程度に減少し、排便間隔不規則で便の水分含有量が低下している状態(硬便)を指す。明確な定義があるわけではない。
排便が毎日あっても苦痛や残便感などがある場合は便秘である。一方、排便が3日に1度でも苦痛や残便感、腹部膨満感などの症状がなければ便秘であるとはいえない。
治療対象
- 便の量および回数が非常に少ない場合
- 非常に硬くて排便が困難な場合
- 排便後に残留感がある場合
便秘の対処法
便秘にならない生活習慣
- 規則正しい生活
- 睡眠を十分とる
- 適度な運動
- 規則正しくバランスのとれた食事
- リラックスできる時間をもつ
他職種との連携
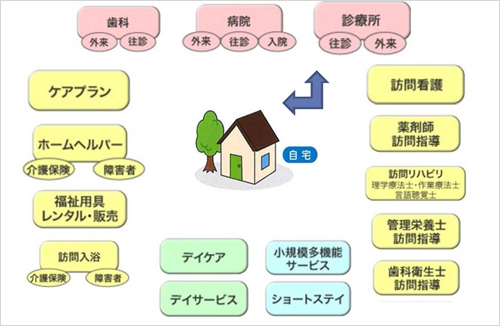
※在宅・外来受診・入院におけるスムースな連携と情報提供をして、多くの病院と連携をとって患者様を様々な面からサポートさせていただきます。
ご不明な点や、ご相談がありましたらすぎなみ在宅診療所までお問合せください。